Utilidad de la biopsia por congelación para el diagnóstico y tratamiento de la mucormicosis. Reporte de un caso y revisión de la literatura
DOI:
https://doi.org/10.29176/2590843X.1555Palabras clave:
Biopsia por congelación, Coloraciones de histoquímica para hongos, Evaluación intraoperatoria, Infecciones fúngicas invasivas, Mucormicosis sinonasalResumen
Antecedentes: la mucormicosis hace referencia a las infecciones por hongos de la familia Mucoraceae, del orden Mucorales. Existen tres géneros importantes responsables de las infecciones humanas: Rhizopus, Mucor y Absidia. Se ha descrito mucormicosis rinocerebral, sinonasal, pulmonar, gastrointestinal, cutánea y diseminada. Generalmente afecta a pacientes inmunodeprimidos o con algún grado de compromiso del sistema inmunológico.
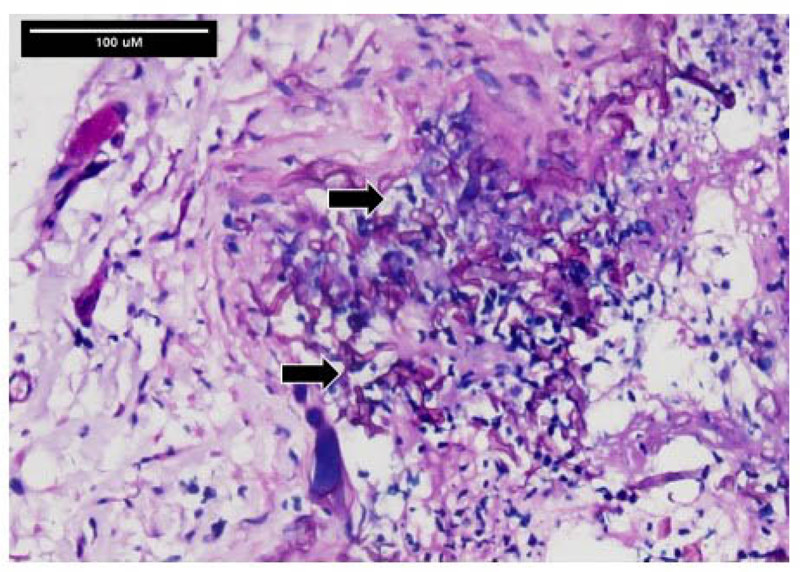
Reporte de caso: paciente femenina de 24 años, con cuadro clínico de aproximadamente 1 mes de evolución de otalgia izquierda, que recibió diferentes manejos antibióticos sin mejoría del cuadro. Refiere que se le realizó un procedimiento en cara y arcada superior dental izquierda con posterior cambio de la coloración de la piel, palidez y necrosis. Se realiza diagnóstico de sepsis de tejidos blandos y diabetes mellitus de novo. Es valorado por el servicio de dermatología, donde toman biopsia para cortes por congelación, en los cuales se reconocen filamentos hialinos en forma de cintas, hifas de paredes irregulares y de diámetro variable, algunas irregularmente ramificadas, en ángulos mayores de 45° y escasos septos, los cuales resaltan con la coloración de ácido peryódico de Schiff (PAS) en los posteriores cortes en parafina. El objetivo del presente artículo es describir la utilidad de la biopsia por congelación en el diagnóstico precoz de la mucormicosis.
Conclusiones: el uso de la biopsia por congelación en el contexto de la mucormicosis ha mostrado ser una herramienta valiosa para la evaluación intraoperatoria de la piel y los tejidos blandos, con grandes impactos en la efectividad del tratamiento y la supervivencia, por lo que debe ser utilizada en conjunto con las características clínicas al momento de la toma de decisiones.
Biografía del autor/a
Samuel David Morales-Naranjo
Médico Patólogo, Hospital de San José/Instituto Nacional De Cancerología, instructor programa de patología Fundación universitaria de ciencias de la Salud (Fucs)/Hospital De San José, Sociedad de Cirugía de Bogotá.
Juan Eduardo Rocha-Aguirre
Médico Patólogo y Epidemiólogo, Fundación universitaria de ciencias de la Salud (Fucs), Fellow Dermatopatología Universidad CES, Medellín Colombia
Rocío Paola Prieto-Pérez
Médico especialista en Sistemas de garantía de calidad y auditoria de servicios de salud, Residente de tercer año del programa de patología Fundación universitaria de ciencias de la Salud (Fucs)/Hospital De San José, Sociedad de Cirugía de Bogotá.
Referencias bibliográficas
2. Botero JC, Moreno LF, Caparroso LC. Mucormicosis rinocerebral en paciente con cefalea y diabetes mellitus. Infectio. 2008;12(1):298-303.
3. Tapia O, Chahín C, Concha C. Mucormicosis cutánea primaria: a propósito de dos casos. Revisión de la literatura. Revista Chil Infectol. 2011;28(3):269-73. doi: 10.4067/S0716-10182011000300012
4. Vergara DIN, Barragán G, Bonifaz A, Núñez C. Mucormicosis pulmonar en un paciente con trasplante renal y hemoptisis incoercible. Rev Iberoamericana Micol. 2017;34(4):233-6.
5. Pak J, Tucc V, Vincent A, Sandin R, Greene J. Mucormycosis in immunochallenged patients. J Emerg Trauma Shock. 2008;1(2):106-13. doi: 10.4103/0974-2700.42203
6. Sarvestani S, Pishdad G, Bolandparvaz S. Epidemiology and Clinical Characteristics of Mucormycosis in Patients with Leukemia; A 21-year Experience from Southern Iran. Bull Emerg Trauma. 2014;2(1):38-43.
7. Noorifard M, Sekhavati E, Khoo H, Hazraty I, Tabrizi R. Epidemiology and clinical manifestation of fungal infection related to Mucormycosis in hematologic malignancies. J Med Life. 2015;8(Spec Iss 2):32-37.
8. Skiada A, Groll A, Zimmerli S, Dupont B, Lagrou K, Lass-Florl C, et al. Zygomycosis inEurope: análisis of 230 cases accrued by the registry of the European Confederation of Medical Mycology (ECMM) Working Group on Zygomycosis between2005 and 2007. Clin Microbiol Infect. 2011;17(12):1859-67. doi: 10.1111/j.1469-0691.2010.03456.x
9. Deja M, Weber-Carstens S, Lehmann TN, Adler A, Ruhnke M, Tintelnot K. Gastrointestinal zygomycosis caused by Mucor indicus in a patient with acute traumaticbrain injury. Med Mycol. 2006;44(7):683-7. doi: 10.1080/13693780600803888
10. Pozo JC, Ponte A, Pozo C, Robles JC, Linares MJ. Mucormicosis diseminadas en pacientes sin inmunodeficiencias: una enfermedad que también existe. Rev Iberoamericana Micol. 2015;32(2):63-70. doi: 10.1016/j.riam.2014.01.006
11. Kradin RL. Diagnostic pathology of infectious disease. Filadelfia: Saunders; 2018.
12. Zahoor BA, Piercey J, Wall D, Tetsworth K. A surgical approach in the management of mucormycosis in a trauma patient. Annals R Coll Surg Engl. 2016;98(8):e173-7. doi: 10.1308/rcsann.2016.0221
13. Singh V, BansalC, Kaintura M. Sinonasal Mucormycosis: A to Z. Indian J Otolaryngol Head Neck Surg. 2019;71(Suppl 3):1962-71. doi: 10.1007/s12070-018-1384-6
14. 14. Espellberg B, Walsh TJ, Kontoyiannis DP, Edwards Jr J, Ibrahim AS. Recent advances in the management of mucormycosis: from bench to bedside. Clin Infect Dis. 2009;48(12):1743-51. doi: 10.1086/599105
15. Hofman V, Castillo L, Bétis F, Guevara N, GariToussaint M, Hofman P. Usefulness of frozen section in rhinocerebral mucormycosis diagnosis and management. Pathology. 2003;35(3):212-6. doi: 10.1080/0031302031000123173
16. Delgado JA. Realidad en biopsias por congelación. Universitas Médica. 2007;48(1):37-45.
17. Hennessy M, McGinn J, White B, Payne S, Warrick J, Crist H. Frozen section as a rapid and accurate method for diagnosing acute invasive fungal rhinosinusitis. Otolaryngol Head Neck Surg. 2018;159(3):576-80. doi: 10.1177/0194599818770615
18. Zimmermann N, Hagen M, Schrager J, HebbelerClarck R, Masineni S. Utility of frozen section analysis for fungal organisms in soft tissue wound debridement margin determination. Diagn Pathol. 2015;10(1):188. doi: 10.1186/s13000-015-0423-9
19. Milner DA. Diagnostic Pathology: Infectious Diseases. 2.a edición. Filadelfia: Elsevier Health Sciences; 2019.
20. Son HJ, Song JS, Choi S, Jung J, Jae M, Chong Y, et al. A comparison of histomorphologic diagnosis with culture- and immunohistochemistry-based diagnosis of invasive aspergillosis and mucormycosis. Infect Dis (Lond). 2020;52(4):279-83. doi: 10.1080/23744235.2020.1716063
21. Ribes JA, Vanover-Sams CL, Baker DJ. Zygomycetes in human disease. 2000;13(2):236-301. doi: 10.1128/cmr.13.2.236-301.2000
22. Guarner J, Brandt M. Histopathologic diagnosis of fungal infections in the 21st century. 2011;24(2):247-80. doi: 10.1128/CMR.00053-10
23. Hofman V, Dhouibi A, Butori C, Padovani B, Gari-Toussaint M, Garcia D, et al. Usefulness of molecular biology performed with formaldehyde-fixed paraffin embedded tissue for the diagnosis of combined pulmonary invasive mucormycosis and aspergillosis in an immunocompromised patient. Diagn Pathol. 2010;5(1):1. doi: 10.1186/1746-1596-5-1
24. Sharifipour F, Rezaeetalab F, Naghibi M. Pulmonary fungal infections in kidney transplant recipients: an 8-year study. Transplant Proc. 2009;41(5):1654-6. doi: 10.1016/j.transproceed.2009.02.072
25. Larkin PM, Lawson K, Contreras D, Le C, Trejo M, Realegeno S, et al. Amplicon-Based NextGeneration Sequencing for Detection of Fungi in Formalin-Fixed, Paraffin-Embedded Tissues: Correlation with Histopathology and Clinical Applications. J Mol Diagn. 2020;22(10):1287-93. doi: 10.1016/j.jmoldx.2020.06.017
Cómo citar
Descargas
Descargas
Publicado
Cómo citar
Número
Sección

| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |