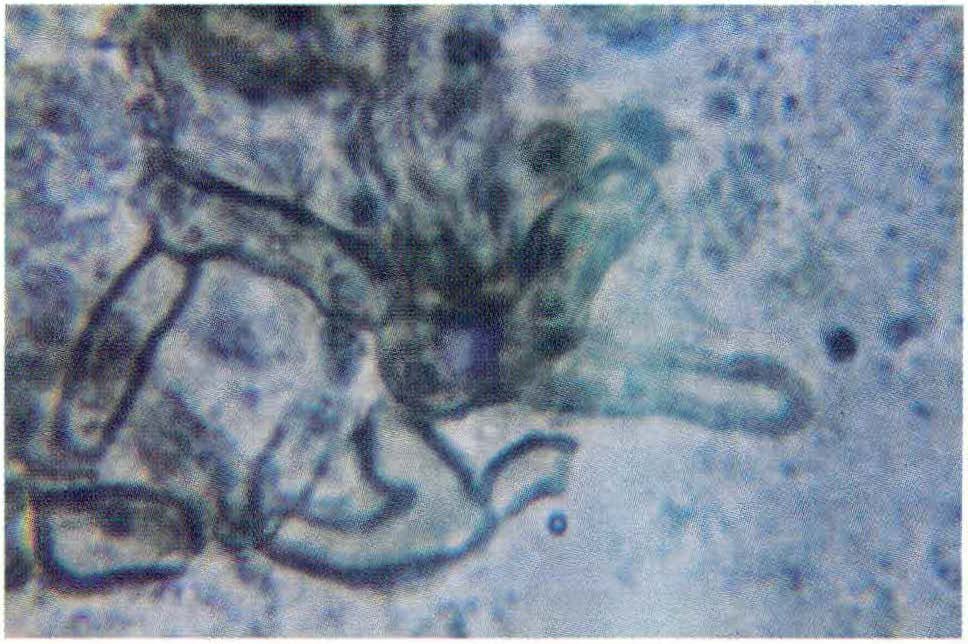
Importancia creciente de los géneros Fusarium y Scytalidium como agentes de onicomicosis
Palabras clave:
onicomicosis, mohos ambientales, Scytalidium, FusariumResumen
En 1970, Gentles y Evans demostraron que hongos diferentes a los dermatofitos podían producir lesiones ungueales. A partir de esta fecha han aumentado los informes sobre patología ungueal debida a diversos mohos ambientales.
El presente estudio fue realizado con el objeto de determinar, en el período enero 1991-diciembre 1995, la frecuencia de aislamientos de los géneros Fusarium y Scytalidium, de los pacientes remitidos para estudio micológico de las uñas de los pies al laboratorio de Micología de la Corporación para las Investigaciones Bio· lógicas (CIB).
De un total de 1868 pacientes estudiados, 101 O tenían cultivos positivos para hongos. La distribución de los agentes etiológicos encontrados fue la siguiente: 42.4% dermatofitos, 27.3% Gandida, dermatofitos más Gandida 4.7%, 10.6% Fusarium, 7.0% Scytalidium y 8.3% otros agentes. Se observó que durante el período de estudio la frecuencia del aislamiento de dermatofitos disminuyó significativamente (p<0.05), la de las especies de Gandida y Scytalidium permanecieron constantes, mientras que las correspondientes a las especies de Fusarium aumentaron significativamente (p<0.05).
Al analizar la población afectada por Fusarium y Scyta/idium se encontró que estos mohos habían sido aislados como único agente en 70% y 77%, respectivamente. La edad promedio de este grupo fue de 40 años, el tiempo promedio de evolución de la enfermedad fue de 3.5 años; la onicomicosis por Fusarium fue más frecuente en mujeres (p<0.05). Los hallazgos clínicos fueron, en orden de frecuencia, onicolisis 65.7%, onicodistrofia 35.8%, cambios en la pigmentación 34.5% e hiperqueratosis subungueal 20.9%.
Los resultados anteriores permiten concluir que en nuestro medio las especies de Fusarium y Scytalidium causan onicomicosis con frecuencia, el primero, con tendencia anual al aumento. Teniendo en cuenta que éstos producen onicomisis indistinguibles clínicamente de las causadas por otros patógenos, el diagnóstico por cultivo es mandatorio, puesto que son notorias su cronicidad y la falta de respuesta a la terapia antimicótica convencional.
Biografía del autor/a
Angela Zuluaga de Cadena, Instituto de Ciencias de la Salud, CES
Dermatóloga, Jefe Departamento Dermatología, CES, Medellín.
Angela María Tabares, Corporación para las Investigaciones Biológicas
Bacterióloga, Corporación para las Investigaciones Biológicas, (CIB), Medellín.
Mirta Arango, Corporación para las Investigaciones Biológicas
Jefe del laboratorio de Micología, CIB, Medellín.
Mary Ann Robledo, Corporación para las Investigaciones Biológicas
Dermatóloga, CIB, Medellín.
Ángela Restrepo, Corporación para las Investigaciones Biológicas
Directora Científica, CIB, Medellín.
María Cristina Lotero A., Instituto de Ciencias de la Salud, CES
Dermatóloga, CES, Medellín.
Referencias bibliográficas
https://doi.org/10.1067/mjd.2000.107754
2. Gupta AK, Jain HC, Lynde CW, et al. Prevalence and epidemiology of onchomycosis in patients visiting physicians offices: A multicenter Canadian survey of 15.000 patients. J Am Acad Dermatol 2000; 43:244-248.
https://doi.org/10.1067/mjd.2000.104794
3. Greer D. Evolving role of nondermatophytes in onychomycosis. lnt J Dermatol 1995; 34:521-524.
https://doi.org/10.1111/j.1365-4362.1995.tb02942.x
4. Elewski BE. Onychomycosis: pathongenesis, diagnosis and management. Clin Microbio! Rev 1998; 11 :415-429.
https://doi.org/10.1128/CMR.11.3.415
5. Degreef H. Onychomycosis. Br J Clin Pract 1990; 44:91-97.
6. Gentles JC, Evans EGV. lnfection of feet and nail with Hendersonula toruloidea. Sabouraudia 1970; 8:72-75.
https://doi.org/10.1080/00362177085190661
7. Campbell CK, Mulder JL. Skin and nail infection by Scytalidium hyalinum sp. Nov. Sabouraudia 1977; 15:161.
https://doi.org/10.1080/00362177785190241
8. Ramani R, Srinivas CR, Ramani A, et al. Molds in onychomycosis. lnt J Dermatol 1993; 32:877-878.
https://doi.org/10.1111/j.1365-4362.1993.tb01403.x
9. Gugnani HC, Oyeka CA. Foot infections due to Hendersonula toruloidea and Scytalidium hyalinum in coal miners. J Med Vet Mycol 1989; 27:169-179.
https://doi.org/10.1080/02681218980000231
10. Oyeka CA, Gugnani HC. Skin infections due to Hendersonula toru/oidea, Scytalidium hyalinum, Fusarium so/ari and dermatophytes in cement factory workers. J Mycol Med 1992; 2:197-201.
11. Escobar ML, Carmona-Fonseca J. Lesiones ungueales y cutáneas por Scytalidium dimidiatum en Medellín (Colombia), 1990-1999. Presentación de 128 casos y revisión del problema del nombre del agente. latreia 2000; 123: 131-139.
12. Roeijmans HJ, De Hoog GS, Tan CS, et al. Molecular taxonomy and GC/MS of metabolites of Scytalidium hyalinum and Natrassia mangifere (Hendersonula toruloidea). J Med Vet Mycol 1997; 35: 181-188.
https://doi.org/10.1080/02681219780001121
13. Lacaz C, Pereira AD, Heins-Vaccari EM, et al Onychomycosis caused by Scytalidium dimidiatum. Report of two cases. Review of the taxonomy of the synanamorph and anomorph forms of this coelomycete. Rev lnst Med Trop S Paulo 1999; 41 :319-323.
https://doi.org/10.1590/S0036-46651999000500009
14. Sutton DA. Coelomycetous fungí in human disease. A review: clinical entities, pathogenesis, identification and therapy. Rev lberoam Micol 1999; 16:171-179.
15. Restrepo A, Arango M, Vélez H, et al. The isolation of Botryodiplodia theobromae trom a nail lesion. Sabouraudia 1976; 14:1-4.
https://doi.org/10.1080/00362177685190021
16. Vélez H, Díaz F. Onychomycosis due to saprohytic fungi. Mycopathologia 1985; 91 :87-92.
https://doi.org/10.1007/BF00436541
17. Escobar ML, Santamaría L, Díaz F. Dermatomicosis de etilogía mixta y por hongos ambientales (1981-1983). Biomédica 1985; 5:74-76.
https://doi.org/10.7705/biomedica.v5i3-4.1904
18. Escobar ML, Santamaría L, Díaz F. Dermatomicosis. Experiencia en 1984 incluyendo casos de etilogía mixta y por mohos ambientales. Act Med Col 1986; 11 :8-14.
19. Vélez H. Onicomicosis por hongos saprofitos. Informe de 49 casos. latreia 1988; 1 :91-97.
20. Vélez H. Infecciones interdigitales por hongos no dermatofíticos. latreia 1990; 3:30-32.
21. Santamaría L, Vélez H, Guzmán G. Dermatomicosis. Análisis retrospectivo de 2336 pacientes 1976-1980. Act Med Col 1982; 7:453-459.
22. Arrese JE, Pierard G. Facing up to the diagnostic uncertainty and management of onychomycoses. lnt J Dermatol 1999; 38:S 1-6.
https://doi.org/10.1046/j.1365-4362.1999.00007.x
23. Tosti A, Piraccini BM, Lorenzi S. Onychomycosis caused by nondermatophytic molds. Clinical features and response to treatment of 59 cases. J Am Acad Dermatol 2000; 42:217-224.
https://doi.org/10.1016/S0190-9622(00)90129-4
24. English MP. Nails and fungi. Br J Dermatol 1976; 94:697-701.
https://doi.org/10.1111/j.1365-2133.1976.tb05171.x
25. Hay RJ, Moore MK. Clinical features of superficial fungal infections caused by Hendersonula toruloidea and Scytalidium hyalinum. Br J Dermatol 1984; 110:677-683.
https://doi.org/10.1111/j.1365-2133.1984.tb04704.x
26. Zaias N. Clinical manifestations of onychomycosis. Clin Experim Dermatol 1992; 17:S6-7.
https://doi.org/10.1111/j.1365-2230.1992.tb00269.x
Cómo citar
Descargas
Descargas
Publicado
Cómo citar
Número
Sección
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |