Histiocitiosis de células de Langerhans. Diez años de experiencia en el Instituto Nacional de Cancerología
Palabras clave:
Histiocitosis de células de Langerhans, manifestaciones dermatológicasResumen
Introducción: La histiocitosis de células de Langerhans, HCL, es un desorden raro caracterizado por la proliferación anormal de un clon de histiocitos que corresponden a células de Langerhans. La enfermedad presenta manifestaciones clínicas muy variadas. En pacientes latinos la entidad ha sido poco descrita.
Métodos: Estudio retrospectivo descriptivo tipo serie de casos en un periodo de diez años (enero de 1988 a diciembre de 1999) en el cual se describen las características clínicas, la distribución de la enfermedad y la evolución de 34 pacientes con HCL, con especial interés en las manifestaciones dermatológicas.
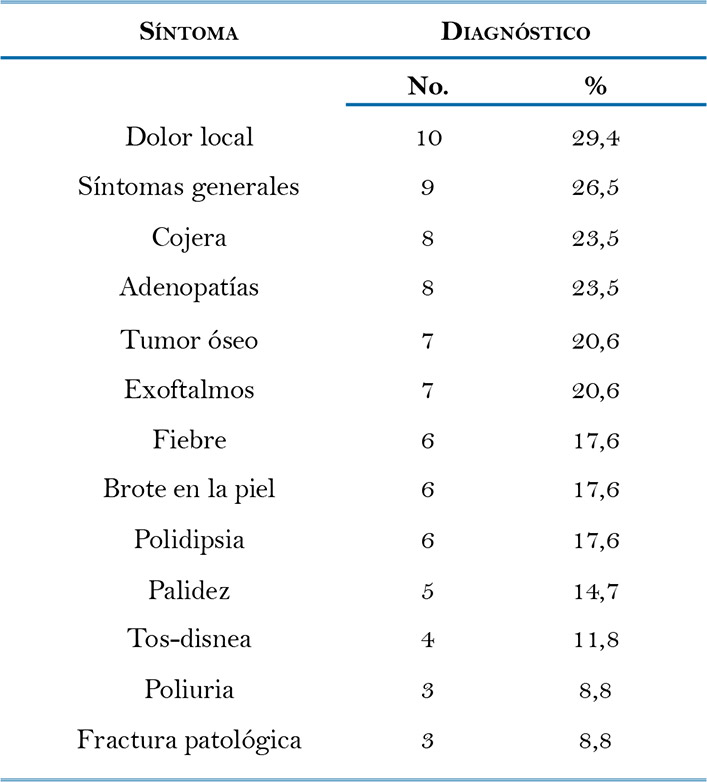
Resultados: El rango de edad varió de cuatro meses a 47 años con una mediana de tres años. El compromiso multisistémico fue documentado en 16 (47%) pacientes. La lesión dermatológica más frecuente fue la erupción papular en ocho (23.5%) pacientes. Durante un periodo de seguimiento promedio de 3.48 años 7 (20.5%) pacientes murieron. Los casos con enfermedad localizada o limitada a la piel fueron tratados con corticoides tópicos, radioterapia, criocirugía o corticoides orales, mientras que la mayoría de los casos con compromiso multisistémico o enfermedad diseminada fueron tratados con prednisilona y vinblastina o etoposido.
Conclusión: La evolución general de esta serie de pacientes con HCL es similar a la reportada en otras series de mayor tamaño en otras partes del mundo.
Biografía del autor/a
Santiago Andrés Ariza
Especialista en Dermatología. Fellow en Dermatología Oncológica. Instituto Nacional de Cancerología, Bogotá.
Andrés Felipe Cardona
Especialista en Epidemiología, Universidad del Rosario. Especialista en Medicina Interna. Especialista en Oncología Clínica. Instituto Nacional de Cancerología. Bogotá.
Xavier Rueda
Especialista en Dermatología Oncológica. Servicio de Dermatología Oncológica. Instituto Nacional de Cancerología. Bogotá.
Referencias bibliográficas
2. William CL, Busque L, Griffith BB, McClain KL, Duncan MH, Gilliland DG. Langerhans cell histiocytosis (histiocytosis X) – a clonal proliferative disease. N Engl J Med 1994; 331:154-60.
3. Caputo R. Langerhans cell histiocytosis. Fistzpatrick TB, Freedber IM, Eisen A, Austen KF, Goldsmith LA, Katz SI, editors. In: Dermatology in General Medicine, ed 5. New York, Mc Graw-Hill. 1998. Vol 2; .p. 1882 – 92.
4. Yu RC, Chu C, Buluwela L, Chu AC. Clonal proliferation of Langerhans cells in Langerhans cell histiocytosis. Lancet 1994; 343: 767-8.
5. The French Langerhans Cell Histiocytosis Study Group. A multicentre retrospective survey of Langerhans cell histiocytosis: 348 cases observed between 1983 and 1993. Arch Dis Child 1996;75:17-24.
6. Kilpatrick S, Wenger D, Gilchris G, Shives T, Wollan P. Langerhans cell histiocytosis (Histiocytosis X) of Bone. Cancer 1995;76: 2471-84.
7. Howarth DM, Gilchrist GS, Mullan BP, Wiseman GA, Edmonson JH, Schomberg PJ. Langerhans cell histiocytosis. Diagnosis, natural history, management, and outcome. Cancer 1999; 85: 2278-90.
8. Willis B, Ablin A, Weinberg V, Zoger S, Wara WM, Matthay KK. Disease course and late sequelae of Langerhans cell histiocytosis: 25-year experience at the University of California, San Francisco. J Clin Oncol 1996;14: 2073.
9. Belaich S. Langerhans cell histiocytosis. Dermatology 1994; 189(supl 2): 2-7.
10. Stockschlaeder M, Sucker C. Adult Langerhans cell histiocytosis. Eur J Haematol 2006; 76: 363–8.
11. Sundar KM, Gosselin MV, Chung HL, Cahill BC. Chest 2003; 123:1673-83.
12. Nezelof C, Basset F. An hypothesis of Langerhans cell histiocytosis: the failure of the immune system to switch from an innate to an adaptive mode. Pediatr Blood Cancer 2004; 42: 398–400.
13. Savasan S. An enigmatic disease: childhood Langerhans cell histiocytosis in 2005. International Journal of Dermatology 2006; 45: 182–8.
14. Egeler RM, Neglia JP, Aricò M, Favara BE, Heitger A, Nesbit ME. Acute leukemia in association with Langerhans cell histiocytosis. Med Pediatr Oncol 1994; 23: 81–5.
15. Egeler RM, Neglia JP, Puccetti DM, Brennan CA, Nesbit ME. Association of Langerhans cell histiocytosis with malignant neoplasms. Cancer 1993; 71: 865–73.
16. Wolfson S, Botero F, Hurwitz S, Pearson H. Pure cutaneous histicytosis X. Cancer 1981; 48: 2236-8.
17. Aricó M, Egeler RM. Clinical aspects of Langerhans cell histiocytosis. Hematol Oncol Clin N Am 1998; 12:247-57.
Cómo citar
Descargas
Descargas
Publicado
Cómo citar
Número
Sección
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |