Leishmaniasis Difusa
Palabras clave:
Leishmaniasis, leishmaniasis difusa, leishmaniasis cutánea difusa, leishmaniasis anérgicaResumen
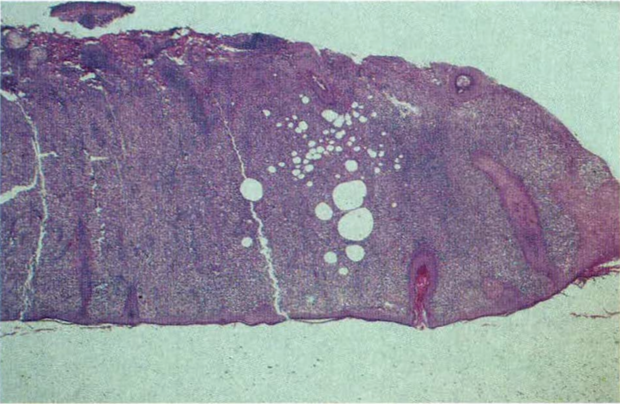
Revisamos la Leishmaniasis Difusa, entidad de la cual hay registrados menos de 500 casos en el mundo. Es debida a una deficiencia inmune celular del huésped, específica ante Leishmania amazonensis, L. mexicana, L pifanoi y L. aethiopica, que son los agentes etiológicos más comunes. La enfermedad se ha descrito en 12 países de América. Venezuela, el país que mejor ha estudiado la enfermedad, ha reunido 40 casos. En Colombia se han confirmado al menos 8 casos. Los enfermos presentan pápulas, placas y nódulos incontables, localizados en los sitios más fríos del cuerpo como la cara, las orejas y los miembros. La enfermedad comienza como una pápula o nódulo que tarda entre 3 meses y 20 años en formarlesionessatélitesyengeneralizarse.La leishmanina es negativa. Los pacientes no producen interleucina-2 ni interferon gamma y sus niveles de IL-10 e IL4 son elevados, lo cual indica que producen una respuesta inmune celular inadecuada, TH-2, ante el parásito. La histopatología es la de un granuloma macrofágico difuso, con enorme número de amastigotes fagocitados. Las fases iniciales, no diseminadas de la enfermedad son curables; las difusas son de muy difícil manejo. Se ha utilizado con éxito en la mitad de los casos, la combinación de inmuno y quimioterapia con promastigotes muertos, BCG y N-Metil-Glucamina. El interferon gamma es otra opción terapéutica. Si bien es una entidad rara, su estudio permite entender mejor la relación huéspedparásito, así como ayudar a los pacientes con lesiones extensas que disminuyen seriamente su calidad de vida.
Biografía del autor/a
Gerzaín Rodríguez Toro, Universidad Nacional
Profesor titular de Patología Y Maestro Universitario, Facultad de Medicina, Universidad Nacional; Jefe Laboratorio de Patología, Instituto Nacional de Salud, Santafé de Bogotá.
Referencias bibliográficas
https://doi.org/10.7705/biomedica.v5i3-4.1909
2. Convit J, Pinardi ME, Rondan AJ. Diffuse cutaneous leishmaniasis: a disease due to an immunological defect of the host. Trans R Soc Trop Med Hyg 1972; 66: 603-61o.
https://doi.org/10.1016/0035-9203(72)90306-9
3. Silva F. Forma rarísima de leishmaniose tegumentar. Leishmaniose dermica nao ulcerada em nodulos o extensas placas infiltradas e hiperpigmentadas. An Sras Soc Derm Sifil. 1945; 1:87.
4. Prado Barrientos L. Um caso atípico de leishmaniose cutaneo-mucosa (Espundia). Mem lnst O Cruz. 1948; 46:415.
https://doi.org/10.1590/S0074-02761948000200003
5. Convit J. Leishmaniasis tegumentaria difusa. Nueva entidad clínicopatológica y parasitaria. Rev Sanidad Asist Soc. 1958; 23:1-28.
6. Convit J, Castellanos PL, Ulrich M, et al. lmmunotherapy of localized, intermediate, and diffuse forms of American cutaneous leishmaniasis. J lnfect Dis 1989; 160: 104-115.
https://doi.org/10.1093/infdis/160.1.104
7. Convit J, Ulrich M, De Lima H, et al. Leishmaniasis cutánea americana. En: Lugo R. Dermatología. Rondón Lugo, Godoy Reinaldo (eds) Caracas, 1995; cap 53.pp. 573-582.
8. Grimaldi G, Tesh R. Leishmaniasis of the New World: current concepts and implications for future research. Clin Microb Rev 1993; 6: 230-250.
https://doi.org/10.1128/CMR.6.3.230
9. Velez 1, Agudelo S, Ro�ledo S, et al. Diffuse cuta neous leishmaniasis with mucosal involvement in Co lombia, caused by an enzymatic variant of Leishma nia panamensis. Trans R Soc Trop Med Hyg. 1994; 88:199.
https://doi.org/10.1016/0035-9203(94)90294-1
10. Bryceson AD. Diffuse cutaneous leishmaniases in Ethiopía. 111. lmmunological studies. IV Pathogenesis. Trans R Soc Trop Med Hyg 1970; 64: 380-387.
https://doi.org/10.1016/0035-9203(70)90174-4
11. Romagnani S. TH1 and TH2 subsets of CD4+ T lymphocytes. Scient Am 1994; May/June:68-77.
https://doi.org/10.1016/0966-842X(94)90336-0
12. Cáceres-Dittmar G, Tapia FJ, Sanchez M, et al. Determination of the cytokine profile in American
13. Castés M, Tapia FI. lnmunopatología de la leishma niasis tegumentaria americana. Acta Cientif Venez 1998; 49:42-56.
14. Bomfim G, Nascimento C, Costa J, et al. Variation of cytokine patterns related to therapeutic response in diffuse cutaneous leishmaniasis. Exp Parasitol 1996; 84: 188-194.
https://doi.org/10.1006/expr.1996.0104
15. Bogaert-DiazH,RojasRF,deLeónA,etal. Leishma niasis tegumentaria americana: reporte de los pri meros tres casos. Rev Dominicana Dermatol. 1975; 9:19-33.
16. Halpert E, Rodríguez G, Hernández CA. Leishmaniasis in children. En: Harper J. (eds), Textbook of Pediatric Dermatology, Blackwell Sicentific Publication, London, 2000. Chap 7. p: 514-526 (en prensa).
17. Elhassan AM, Hashim FA, Abdullah M, et al. Distinguishing post-kala-azar dermal leishmaniasis from leprosy: experience in the Sudan. Lepr Rev 1993; 64:53-90.
https://doi.org/10.5935/0305-7518.19930007
18. Bonfante-Garrido R, Barroeta S, Mejía M, et al. DisseminatedAmericancutaneousleishmaniasis. lnt J Dermatol 1996; 35: 561-565.
https://doi.org/10.1111/j.1365-4362.1996.tb03655.x
19. Carvalho EM, Barral A, Costa JML, et al. Clinical and immunopathological aspects of disseminated cutaneous leishmaniasis. Acta Tropica 1994; 56:315-325.
https://doi.org/10.1016/0001-706X(94)90103-1
20. Badaró R, Johnson WD. The role interferon- in the treatment of visceral and diffuse cutaneous leishma niasis. J lnfect Dis 1993; 167: S13-17.
https://doi.org/10.1093/infdis/167.Supplement_1.S13
21. Becker 1, Volkow P, Velasco-Castrejon O, et al. The efficacy of pentamidine combined with allopurinol and immunotherapy for the treatment of patients with diffuse cutaneous leishmaniasis. Parasitol Res 1999; 85:165-170.
https://doi.org/10.1007/s004360050529
Cómo citar
Descargas
Descargas
Publicado
Cómo citar
Número
Sección
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |